II La perte partielle de la vue
A)Le diagnostic
L'examen clinique
Diagnostiquer une Dmla de manière directe n'est pas un exercice facile. Une consultation ophtalmologique peut se diviser en quatre parties : l'interrogatoire, l'examen clinique, l'angiographie du fond d'œil, puis la tomographie à cohérence optique.
L'interrogatoire est la partie qui oriente l'ophtalmologiste vers certains diagnostics selon les indications du patient. Dans le cadre d'un diagnostic de Dmla, cette partie est très importante. Lors de l'interrogatoire, le patient indique souvent qu'il sent une baisse de son acuité visuelle de loin et de près. Le patient peut également indiquer une baisse brutale de son acuité visuelle associée à des métamorphopsies (déformation des lignes droites).
En effet, le patient décrit souvent une vision ondulée des lignes droites. Ces deux symptômes évoquent l'apparition de néovaisseaux choroïdiens, responsables d'une exsudation et de l'accumulation de liquide au niveau de la macula. Enfin, le patient peut décrire un scotome au niveau de sa vision centrale, correspondant aux stades très évolués des formes atrophiques et exsudatives. Une fois l'interrogatoire terminé, l'ophtalmologiste passe à l'examen clinique.
L'examen clinique est lui-même divisé en trois parties : la mesure de l'acuité visuelle, la recherche d'un scotome central ou de métamorphopsies, et, l'examen du fond d'œil. La mesure de l'acuité visuelle s'effectue sur chaque œil séparément à l'aide d'une échelle ETDRS (Early Treatment of Diabetic Retinopathy Study) comme celle-ci :

Il existe souvent de façon précoce une baisse de l'acuité visuelle de près associée à la baisse de vision de loin, ce qui oriente vers une affection maculaire. L'ophtalmologiste effectue ensuite une recherche d'un scotome central ou de métamorphopsies observés à l'aide d'une grille d'Amsler :

C’est pour cela qu’il est recommandé de demander à tous les patients âgés d’effectuer une auto surveillance régulière, œil par œil, à l’aide de la grille d’Amsler (ou autre support). Son usage est recommandé pour le suivi du traitement de la DMLA exsudative. Toute modification dans sa vision doit lui faire revoir son ophtalmologiste, si possible dans un délai inférieur à une semaine.
Puis, l'ophtalmologiste effectue un examen du fond d'œil. C'est un examen biomicroscopique du fond d'œil pratiqué à la lampe à fente, après dilatation pupillaire. A travers cet examen, l'ophtalmologiste recherche la présence de drusen (MLA), des zones d'atrophie de l'épithélium pigmentaire (forme atrophique), ou encore des hémorragies, des exsudats profonds, un œdème maculaire, et/ou un décollement exsudatif de la macula, témoins d'une forme exsudative.
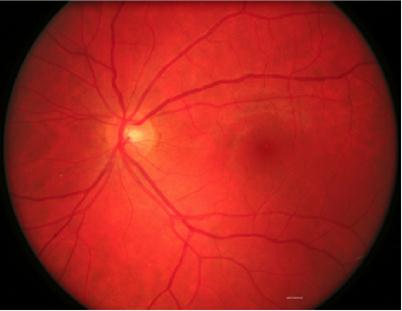
Fond d'œil normal
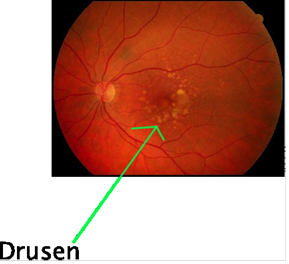
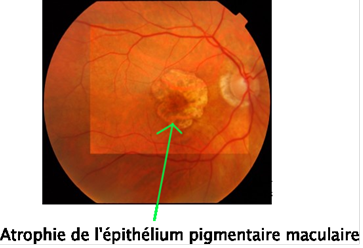
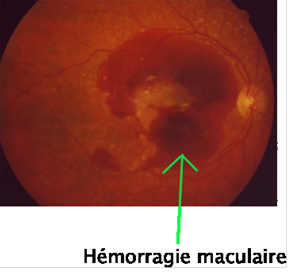
Si l'ophtalmologiste détecte certains symptômes grâce à l'examen du fond d'œil, il peut procéder à l'angiographie du fond d'œil. Il s'agit d'une prise de clichés photographiques du fond d'œil après injection intraveineuse d'un colorant fluorescent (la fluorescéine). Dans le cadre d'un diagnostic de la DMLA, l'examen comporte une angiographie fluoresceinique et, parfois, une angiographie au vert d'indocyanine.
L'angiographie fluoresceinique explore la vascularisation rétinienne mais ne visualise pas correctement la choroïde. Elle permet de mettre en évidence les néovaisseaux choroïdiens ou des signes indirects de leur présence. L'angiographie au vert d'indocyanine est un examen moins pratiqué mais qui permet par sa pénétration plus profonde une exploration de la choroïde : il visualise mieux les néovaisseaux peu développés, moins bien définis par l'angiographie fluoresceinique.
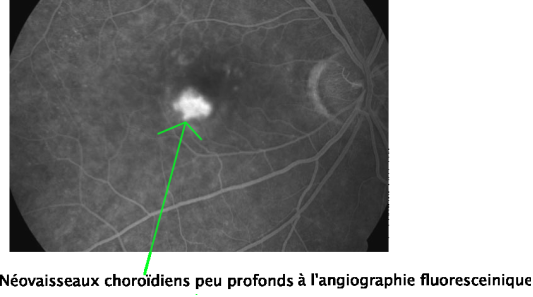
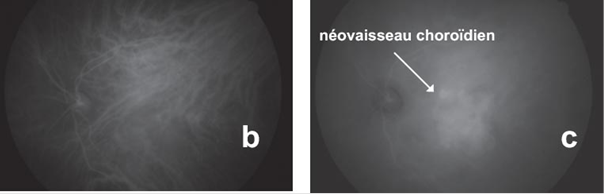
Angiographie au vert d'indocyanine
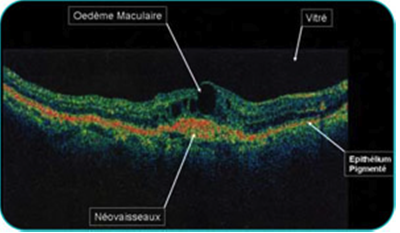
Enfin, la dernière partie d'un examen ophtalmologique spécialisé est l'utilisation de la tomographie à cohérence optique (Optical Coherence Tomography= OCT). L'OCT est l'examen le plus utilisé car il permet de visualiser les néovaisseaux choroïdiens, les atrophies, mais surtout les signes associés, notamment œdème maculaire ou décollement de rétine maculaire et d'en apprécier l'évolution après traitement.
L'examen est réalisé grâce à cet appareil :
et l'on obtient ces images en cas de Dmla exsudative :
L'annonce au patient
Annoncer à un patient sa quasi-cécité imminente, c’est annoncer un bouleversement dans sa vie dont il est difficile de se représenter l’importance. Du moment où un individu présente un handicap qui en quelque sorte l’écarte d’une certaine « norme » et dans la société qui est la nôtre, le regard que l’on va porter sur lui va inévitablement changer ; ainsi il va en venir à trouver son identité même modifiée.
C’est pourquoi le moment de l’annonce de la maladie, de sa découverte par le patient est une épreuve importante.
Lors de l’annonce du diagnostic, il est rappelé l’importance de guider le patient.
Recevoir un diagnostic sans les informations nécessaires de suivi, de services, d’associations locales peut entraîner un sentiment d’isolement, de solitude chez les patients qui ne savent pas où trouver de l’aide.
Lors de l’annonce du diagnostic, il est recommandé de remettre au patient :
• un document d’information sur leur maladie ;
• une liste des associations de patients.
Les patients doivent trouver une certaine empathie de la part de l’équipe ophtalmologique lors de l’annonce du diagnostic. Tous les intervenants doivent être conscients de l’impact du diagnostic sur le patient.
Il est recommandé que les patients reçoivent un diagnostic clair. Les patients doivent être avertis qu’ils ont une dégénérescence maculaire.
Il est recommandé d’informer le patient sur son pronostic visuel, sur le risque d’atteinte du deuxième œil et sur le risque de passage d’une DMLA atrophique à une DMLA exsudative.

